為什麼需要腸胃癌篩檢?
腸胃癌早期無感,早期發現,是戰勝腸胃癌最強大的武器
腸胃癌初期症狀不明顯
多數腸胃道癌症在早期不會引起疼痛或不適,患者往往察覺不到異狀,錯失最佳治療時機。
晚期發現,治療困難度倍增
一旦進入第三或第四期,手術與化療複雜度大幅上升,五年存活率驟降至不足 30%,預後大打折扣。
定期篩檢可在癌前病變階段介入
透過內視鏡可直接觀察並切除息肉,在病灶演變為惡性腫瘤前完全阻斷,是最有效的預防手段。
每年逾 15,000 人確診,篩檢刻不容緩
常見腸胃癌類型
多數腸胃癌可由息肉或慢性發炎逐步演變而來
大腸癌
發生於大腸與直腸部位,台灣每年確診人數最多的癌症之一。高脂低纖飲食、久坐不動及家族遺傳史為主要風險因素,早期幾乎無症狀,定期篩檢至關重要。
胃癌
幽門螺旋桿菌(H. pylori)感染是最主要誘因,長期高鹽醃製飲食、抽菸習慣,及慢性萎縮性胃炎均顯著提升發生風險,胃鏡是最直接的診斷工具。
食道癌
長期胃食道逆流(GERD)、大量飲酒及抽菸是主要危險因子。早期幾乎無吞嚥困難等症狀,確診時多已進入中晚期,早期內視鏡篩檢是關鍵防線。
病變
越早介入,越容易阻斷進程 — 息肉期切除可有效預防癌變發生
哪些人需要篩檢?
具備以下任一風險因素,建議盡早安排腸胃道檢查,勿等症狀出現才就醫。
高風險族群
癌症發生風險隨年齡顯著上升,建議定期追蹤
一等親確診者,風險比一般人高出 2–3 倍
醃製、燒烤與加工食品是大腸癌及胃癌的主要誘因
長期逆流、胃潰瘍與幽門螺旋桿菌感染均需追蹤
菸酒是食道癌、胃癌的獨立危險因子,風險倍增
慢性壓力削弱免疫力,加速胃黏膜損傷與慢性發炎
年齡建議檢查頻率
| 年齡層 | 建議檢查項目 | 建議頻率 |
|---|---|---|
| 20–39 歲 |
糞便潛血檢查
有家族史建議提早做胃鏡
|
每 2 年 |
| 40–49 歲 |
胃鏡檢查
合併幽門螺旋桿菌篩檢
|
每 2–3 年 |
| 50 歲以上 |
胃鏡 + 大腸鏡
全面腸胃道評估
|
每 1–2 年 |
| 高風險族群 |
胃鏡 + 大腸鏡 + 腫瘤標記
依醫師評估個人化追蹤
|
每年 |
以上為一般性建議頻率,實際檢查間隔應依個人病史、家族史及上次檢查結果由醫師評估決定。如有任何不適症狀,請勿等待例行時程,立即就診。
出現這些症狀,請立即安排檢查
這些警訊可能是腸胃道病變的早期信號,切勿輕忽
排便習慣改變
持續性便秘或腹瀉,排便規律突然改變超過兩週,且無明顯飲食或生活因素。
血便或黑便
糞便帶有鮮紅色血液,或呈現柏油狀黑便,可能提示消化道出血,需緊急評估。
不明原因體重減輕
未刻意節食或改變運動習慣,短期內體重顯著下降,須排除惡性腫瘤可能。
持續腹痛或消化不良
頻繁上腹部脹痛、噁心或燒灼感,一般藥物難以緩解,持續超過數週。
吞嚥困難或胸口不適
進食時感覺卡阻或疼痛,伴隨持續胸口灼熱,可能與食道病變或逆流相關。
我們提供的檢查方式
先進設備搭配專業醫師,給您最全面的腸胃道健康守護
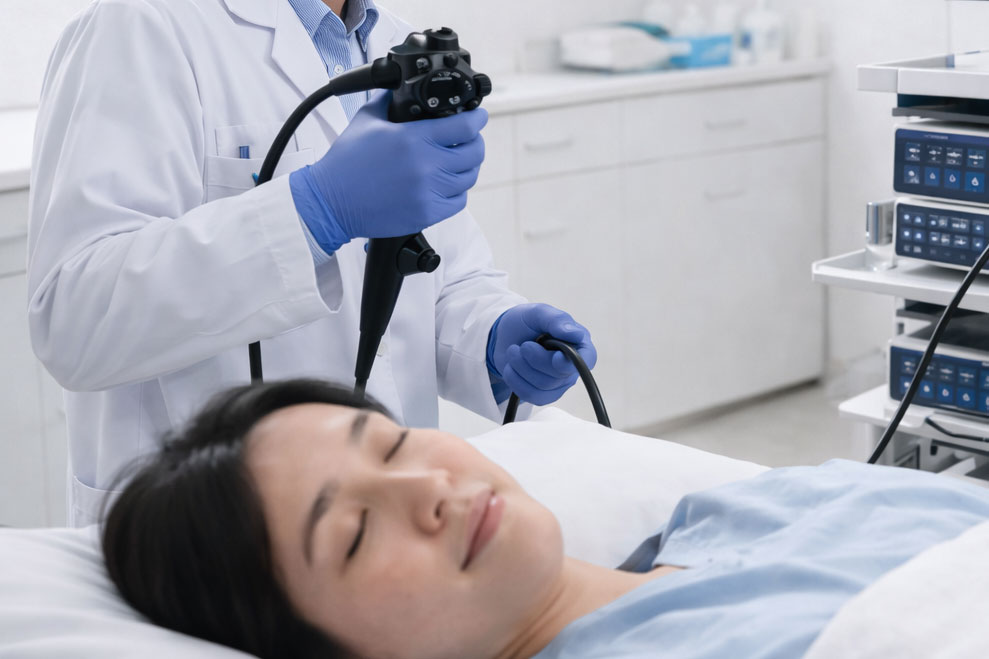
透過靜脈麻醉全程無痛,精密檢查食道、胃部與十二指腸,有效發現黏膜發炎、潰瘍、息肉及早期腫瘤病灶,完整評估上消化道健康狀態。
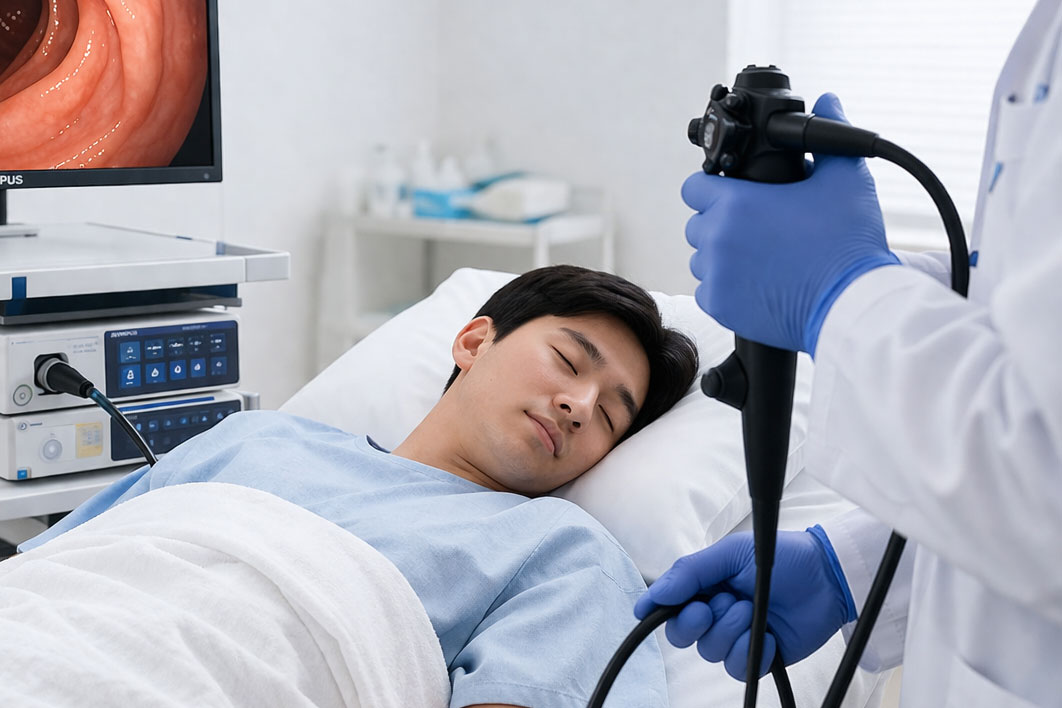
全程麻醉無不適感,仔細檢查大腸內壁,發現息肉時可當下同步切除,阻斷癌變進程,是預防大腸癌最直接有效的方式。
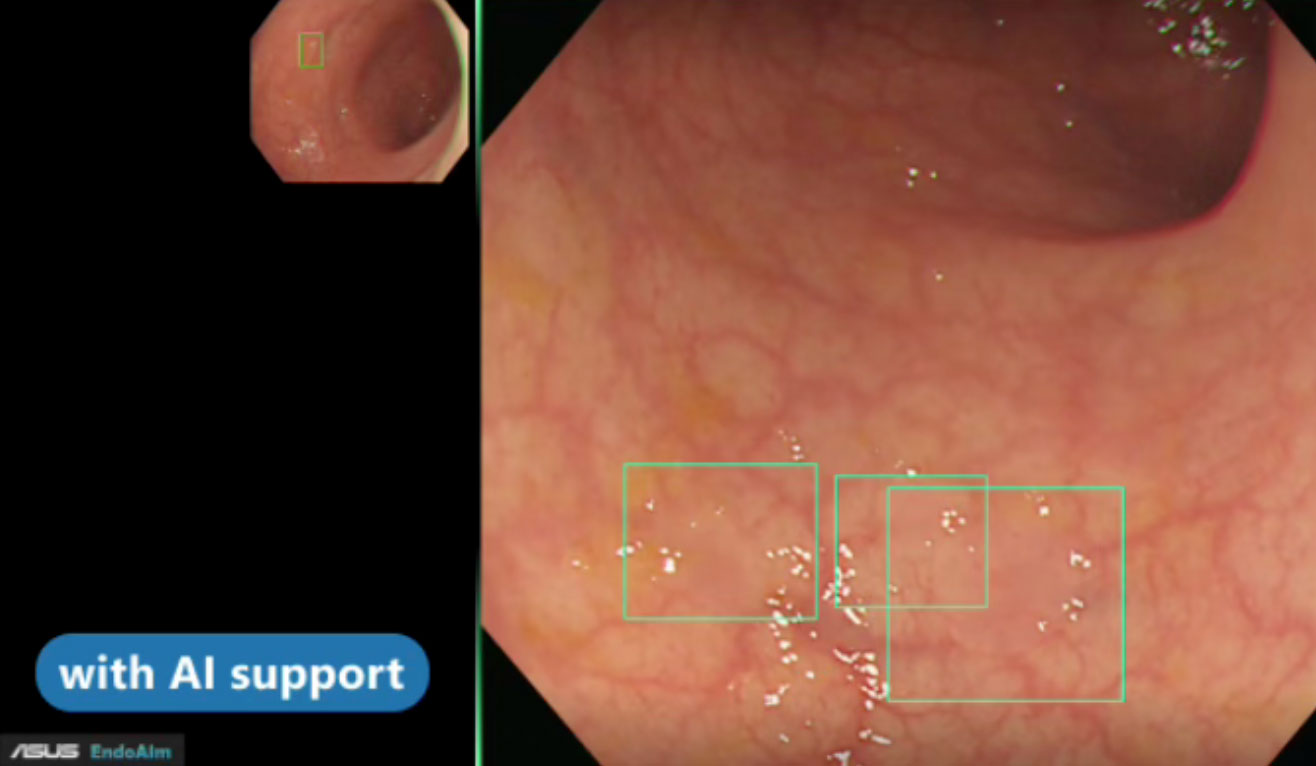
結合人工智慧即時輔助辨識,自動標記微小息肉與可疑病灶,有效降低漏診率,大幅提升早期癌症發現率,讓檢查更精準可靠。
為什麼要早期檢查?
數據說話——定期腸胃篩檢是最有效且最具成本效益的健康投資
5年存活率超過90%
癌變風險降低80%
全程無感、舒適
病灶偵測準確率大幅提升
早期發現,治療效果佳
第一期腸胃癌的治癒率遠高於晚期,早期發現可選擇微創手術,恢復快、副作用少,治療負擔大幅降低。
癌前病變階段就能處理
透過內視鏡可直接切除息肉與早期病灶,在病變惡化成癌症之前完全阻斷,無需開刀即可完成治療。
降低癌症發生與死亡風險
定期篩檢人群的大腸癌死亡率可降低40%以上,是目前醫學界公認最有效的腸胃癌初級預防手段。