骨質流失,
正在悄悄進行
骨質疏鬆初期幾乎無症狀——骨折發生的那一刻,
才知道已經太晚。
就有1人罹患骨質疏鬆
1年內死亡率
從未接受治療

什麼是骨質疏鬆?
骨質疏鬆症是一種以骨頭密度下降、結構變脆為特徵的全身性骨骼疾病。正常骨骼的內部結構緊密如蜂巢,具備充足的承重強度;然而隨著年齡增長或特定危險因子的影響,骨骼的礦物質密度逐漸流失,形成肉眼看不見的微孔隙,使整體結構變得疏鬆易碎。
骨質疏鬆初期幾乎毫無症狀,患者往往在一次輕微跌倒、甚至日常動作後發生骨折,才意識到骨密度早已嚴重不足。這種「無聲的流失」正是骨質疏鬆被稱為「沉默疾病」的原因——當你感覺到疼痛,往往已是骨折發生的那一刻。
骨密度的高峰約在25至30歲達到頂點,此後隨年齡緩慢下降;女性在更年期後因雌激素急遽減少,流失速度顯著加快,成為骨質疏鬆的高風險族群。及早認識、及早篩查,是防止骨折悲劇最關鍵的一步。
髖部骨折
髖關節骨折往往導致長期臥床,嚴重影響行動自理能力。研究顯示,髖骨骨折後一年內死亡率高達20%,是高齡者最危險的骨折類型,也是骨質疏鬆最具毀滅性的後果。
脊椎壓迫性骨折
脊椎骨折引起持續性背痛與身高逐漸縮短,久而久之形成明顯駝背,影響外觀、呼吸功能與生活品質。此類骨折常在彎腰、搬物等日常動作中悄然發生,易被誤認為一般腰酸。
手腕骨折
跌倒時人體本能伸手支撐,骨鬆患者因此常發生橈骨遠端骨折。手腕骨折雖不像髖部骨折那般致命,卻往往是骨質疏鬆的早期警示信號——出現此類骨折應立即進行骨密度評估。
骨質疏鬆,離你有多近?
了解自身風險是預防的第一步——越早發現,越能有效保護骨骼健康。
你是高風險族群嗎?
骨質疏鬆往往無聲進行——許多人在不知不覺中骨質已大量流失,以下是常見高風險族群:
-
50 歲以上族群骨質從35歲起逐年自然流失,50歲後流失速度顯著加快。
-
停經後女性雌激素驟降直接影響骨骼保護機制,停經後5年骨質流失速度可達停經前的2至3倍。
-
體型瘦小者體重過輕代表骨骼承重負荷低,骨密度峰值普遍偏低,骨折風險相對更高。
-
缺乏運動或久坐者負重運動能刺激骨骼生成,長期缺乏活動會使骨密度加速流失,肌力亦同步退化。
-
鈣質與維生素 D 攝取不足鈣是骨骼的主要成分,維生素D負責吸收鈣質——兩者不足,骨骼建構缺少原料。
-
長期服用類固醇者類固醇藥物會抑制骨骼生成、促進骨質分解,長期使用者是骨鬆高危族群。
骨質疏鬆的警訊
骨骼正在悄悄受損,身體卻可能毫無知覺——認識警訊,才能及時行動。
多數人初期完全無症狀。骨質疏鬆被稱為「沉默的疾病」,往往在發生骨折後才被發現——此時骨質已流失嚴重,治療難度大幅提高。
-
身高變矮脊椎骨壓縮性骨折可使身高縮短2至6公分,常被誤認為老化現象。
-
駝背/背部彎曲多節脊椎骨折後塌陷,導致胸椎後凸加劇,嚴重影響呼吸與消化功能。
-
背部持續疼痛脊椎壓縮或微骨折引發的慢性背痛,常被忽視,誤以為是肌肉疲勞或一般腰痠。
-
輕微跌倒就骨折正常人不會骨折的輕撞或低處跌倒卻造成骨折,這是骨骼脆化最明顯的警示訊號。
辰忻樂誠聯合診所|骨骼健康整合照護
不只是看骨頭,而是守住整體行動能力
骨密度評估與風險分析
運用雙能量X光骨密度儀(DXA)精準量測,結合T值分析與10年骨折風險預測(FRAX),提供完整骨骼健康評估報告。
結合老年醫學與跌倒風險評估
整合老年醫學專業,評估平衡能力、步態與居家跌倒風險,從源頭阻斷骨折發生的最大危機。
骨骼×肌力×行動力整合照護
骨頭強健需要肌力支撐。我們同步評估肌少症風險,制定骨肌並進的整合治療計畫,維護長期行動自主。
個人化營養與運動建議
依據年齡、骨密度與生活型態,提供客製化鈣質、維生素D攝取建議及負重運動處方,強化骨骼再生能力。
長期追蹤與健康管理
建立個人骨骼健康檔案,定期追蹤骨密度變化與藥物療效,確保每一位患者都能獲得持續、不中斷的專業照護。
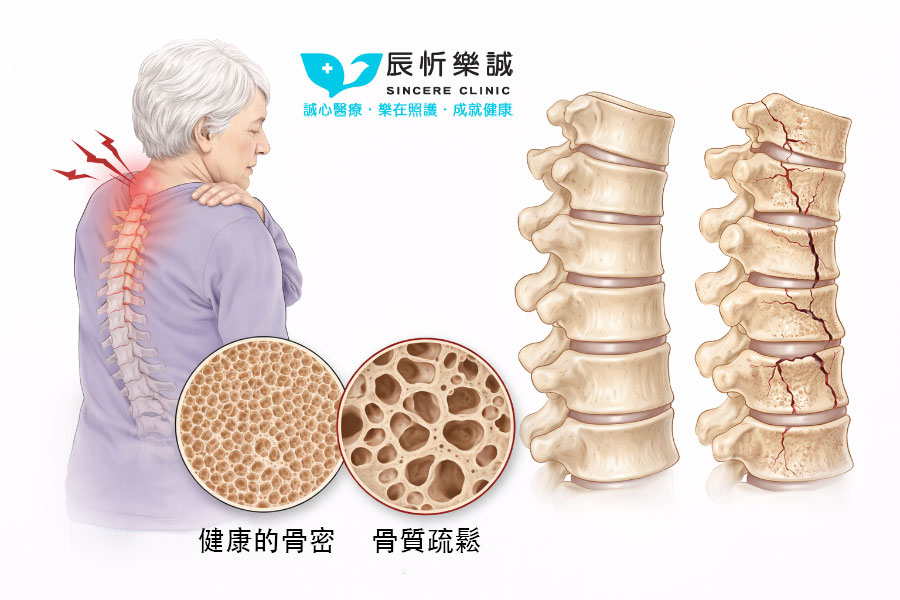
正常骨骼 vs 骨質疏鬆——差異一目了然
了解差異,才能積極面對
| 比較項目 | 正常骨骼 | 骨質疏鬆 |
|---|---|---|
| 骨密度(T值) | -1.0 以上(正常範圍) | -2.5 以下(骨鬆診斷) |
| 骨骼強度 | 緻密、結構完整 | 多孔疏鬆、易脆裂 |
| 骨折風險 | 低風險,一般活動安全 | 高風險,輕碰即可骨折 |

